എയ്ഡ്സ്
| എയ്ഡ്സ് | |
|---|---|
| സ്പെഷ്യാലിറ്റി | Infectious diseases |
എച്ച്.ഐ.വി. ( ഹ്യുമൻ ഇമ്മ്യൂണോ ഡിഫിഷ്യൻസി വൈറസ് ) ബാധിച്ചതിന്റെ ഫലമായി മനുഷ്യന് രോഗ പ്രതിരോധശേഷി നഷ്ടപ്പെടുകയും തത്ഫലമായി മറ്റു മാരക രോഗങ്ങൾ പിടിപെടുകയും ചെയ്യുന്ന അവസ്ഥയാണ്, അല്ലെങ്കിൽ സിൻഡ്രോം ആണ് എയ്ഡ്സ് എന്ന രോഗം. എയ്ഡ്സ് എന്നാൽ അക്വായഡ് ഇമ്മ്യൂൺ ഡിഫിഷ്യൻസി സിൻഡ്രം (Acquired Immune Deficiency Syndrome- AIDS ) എന്നതിന്റെ ചുരുക്കമാണ്.
ആഫ്രിക്കൻ രാജ്യങ്ങളിൽ ഈ രോഗം നേരത്തെ കാണപ്പെട്ടിരുന്നു എന്ന് പറയപ്പെടുന്നു. എങ്കിലും എയ്ഡ്സ് പ്രത്യേകം ശ്രദ്ധയിൽ പെട്ടത് 1981 ൽ ആണ്. ഇന്ന് വളരെ ശാസ്ത്രീയമായതും മികച്ചതുമായ ചികിത്സ രീതികൾ ഈ അവസ്ഥയുടെ നിയന്ത്രണത്തിനായി ലഭ്യമാണ്. തുടക്കത്തിലേ ചികിത്സ ലഭ്യമാക്കിയാൽ വളരെ ഫലപ്രദമായി നിയന്ത്രിക്കാവുന്ന ഒരവസ്ഥയായി എച്ച് ഐ വി മാറിയിട്ടുണ്ട്. ഇന്ത്യയിൽ സർക്കാർ ആശുപത്രികൾ മുഖേന സൗജന്യ ചികിത്സ എച്ച് ഐ വി ബാധിതർക്ക് ലഭ്യമാണ്.
രോഗലക്ഷണങ്ങൾ
[തിരുത്തുക]എച്ച്ഐവി രോഗബാധയ്ക്ക് മൂന്നു ഘട്ടങ്ങളാണുള്ളത്: അക്യൂട്ട് (രോഗാണുബാധ ഉണ്ടായതിനെത്തുടർന്ന് പെട്ടെന്നുണ്ടാകുന്ന അസുഖം) രോഗാണുബാധ, രോഗലക്ഷണങ്ങളില്ലാത്ത ക്ലിനിക്കൽ ലേറ്റൻസി (clinical latency) എന്ന ഘട്ടം, എയ്ഡ്സ് എന്നിവയാണ് മൂന്നു ഘട്ടങ്ങൾ. അടിവയറ്റിൽ വേദന, മൂത്രമൊഴിക്കുമ്പോൾ നീറ്റൽ, യോനിയിലോ ലിംഗത്തിലോ ഉണ്ടാകുന്ന വ്രണം, കട്ടിയുള്ളതും നിറവ്യത്യാസം ഉള്ളതുമായ വെള്ളപ്പോക്ക്, വേദനാജനകമായ ലൈംഗികബന്ധം, ഗുഹ്യഭാഗത്തു ചൊറിച്ചിലോ നീറ്റലോ ഉണ്ടാവുക എന്നിവയൊക്കെ ലൈംഗിക ബന്ധത്തിലൂടെ പകരുന്ന രോഗങ്ങളുടെ(STDs) ലക്ഷണങ്ങൾ ആകാൻ സാധ്യതയുണ്ട്. ലൈംഗിക രോഗമുള്ളവർക്ക് HIV ബാധിക്കാനുള്ള സാധ്യത വളരെ കൂടുതലാണ്. അതിനാൽ ലൈംഗിക രോഗമുള്ളവർ പങ്കാളിയോടൊപ്പം HIV പരിശോധന നടത്തി സുരക്ഷിതരാകുക. [1][2]
അക്യൂട്ട് രോഗാണുബാധ
[തിരുത്തുക]
രോഗാണുബാധയുണ്ടായ ശേഷമുള്ള ആദ്യ സമയത്തെ പ്രൈമറി എച്ച്.ഐ.വി., അക്യൂട്ട് റിട്രോവൈറൽ സിൻഡ്രോം എന്നീ പേരുകളിലും വിവക്ഷിക്കാറുണ്ട്. [1][3] ഇൻഫ്ലുവൻസ മാതിരിയുള്ള ഒരസുഖമോ, മോണോന്യൂക്ലിയോസിസ് പോലെയുള്ള രോഗലക്ഷണങ്ങളോ ആണ് മിക്ക ആൾക്കാർക്കും കാണപ്പെടുന്നത്. ഇത് രോഗാണുബാധയുണ്ടായി 2–4 ആഴ്ച്ചകൾ കഴിയുമ്പോഴാണ് പ്രത്യക്ഷപ്പെടുക. ചിലർക്ക് ഇത് കാണപ്പെടുകയുമില്ല. [4][5] 40–90% രോഗബാധിതരിലും ഇത്തരം രോഗലക്ഷണങ്ങൾ കാണപ്പെടും. പനി, ലിംഫ് ഗ്രന്ഥികളിൽ നീര്, തൊണ്ടയിൽ കോശജ്വലനം, തൊലി ചുവന്നുതടിക്കുക, തലവേദന, വായിലും ഗുഹ്യഭാഗത്തും വൃണങ്ങൾ [3][5] എന്നിവയാണ് പ്രധാന ലക്ഷണങ്ങളായി കാണപ്പെടുന്നത്. 20–50% കേസുകളിൽ ചുവന്നുതടിക്കൽ കാണപ്പെടും. ഇത് ഉടലിലാണ് സാധാരണയായി കാണപ്പെടുക. മാക്യുളോപാപ്യുളാർ റാഷ് എന്ന ഗണത്തിൽ പെടുത്താവുന്നതാണ് ഇവ. [6]ചിലരിൽ ഈ സമയത്ത് അവസരവാദരോഗബാധകൾ ഓപ്പർച്യുണിസ്റ്റിക് രോഗബാധകൾ ഉണ്ടാകാറുണ്ട്.[3] ഓക്കാനം, ഛർദ്ദി, വയറിളക്കം മുതലായ പചനവ്യൂഹവുമായി ബന്ധപ്പെട്ട ലക്ഷണങ്ങളും കാണപ്പെടാറുണ്ട്. നാഡീവ്യൂഹവുമായി ബന്ധപ്പെട്ട പെരിഫെറൽ ന്യൂറോപ്പതി, ഗില്ലൻ ബാരെ സിൻഡ്രോം എന്നിവയും കാണപ്പെടാറുണ്ട്.[5] ഒന്നോ രണ്ടോ ആഴ്ച്ചയാണ് സാധാരണയായി ഈ രോഗലക്ഷണങ്ങൾ നീണ്ടുനിൽക്കുന്നത്. [5]
ഇവ മറ്റസുഖങ്ങളിലും കാണപ്പെടാറുണ്ട് എന്നതിനാൽ ഈ ലക്ഷണങ്ങൾ എച്ച്.ഐ.വി. രോഗബാധയായി മിക്കപ്പോഴും തിരിച്ചറിയപ്പെടാറില്ല. ഡോക്ടർമാർ കാണുന്ന കേസുകളിൽ പോലും ഇവ മറ്റു രോഗങ്ങളുടെ ലക്ഷണങ്ങളായി തെറ്റിദ്ധരിക്കപ്പെടാറുണ്ട്. കാരണമെന്താണെന്നറിയാത്ത പനി കാണപ്പെടുന്നവരിൽ എയ്ഡ്സ് ബാധയ്ക്ക് സാദ്ധ്യതയുണ്ടെങ്കിൽ ഇത് രോഗനിർണ്ണയത്തിൽ പരിഗണിക്കപ്പെടേണ്ടതാണത്രേ. [5]
ക്ലിനിക്കൽ ലേറ്റൻസി
[തിരുത്തുക]രോഗലക്ഷണങ്ങൾ ഒന്നും കാണപ്പെടാത്ത ഒരു കാലയളവാണ് ആദ്യ ഘട്ടം കഴിഞ്ഞാൽ ഉണ്ടാകുന്നത്. ഇതിനെ ക്രോണിക് എച്ച്.ഐ.വി. എന്നും വിളിക്കാറുണ്ട്. [2] ചികിത്സയില്ലെങ്കിൽ ഈ ഘട്ടം മൂന്നുവർഷം മുതൽ [7] ഇരുപതിലധികം വർഷങ്ങൾ [8] നീണ്ടുനിന്നേയ്ക്കാം. ശരാശരി കാലയളവ് എട്ടു വർഷങ്ങളാണ്.[9] സാധാരണഗതിയിൽ തുടക്കത്തിൽ രോഗലക്ഷണങ്ങളുണ്ടാവാറില്ലെങ്കിലും ഈ ഘട്ടത്തിന്റെ
അക്വയേഡ് ഇമ്യൂണോഡെഫിഷ്യൻസി സിൻഡ്രോം
[തിരുത്തുക]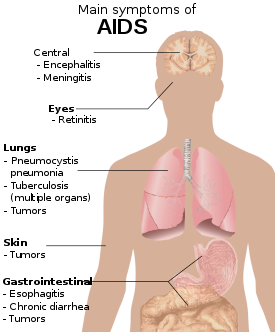
സിഡി4 ടി കോശങ്ങളുടെ എണ്ണം + 200-ൽ താഴുന്നതാണ് എച്ച്.ഐ.വി. രോഗാണുബാധയായി കണക്കാക്കുന്നത്. [5] ചികിത്സയില്ലെങ്കിൽ രോഗബാധിതരായ ആൾക്കാരിൽ പകുതിപ്പേർക്കും പത്തുവർഷത്തിനുള്ളിൽ എയ്ഡ്സ് ബാധയുണ്ടാകും. [5] Tന്യൂമോസിസ്റ്റിസ് ന്യൂമോണിയ (40%), ശരീരഭാരം കുറയൽ (20%) അന്നനാളത്തിലെ കാൻഡിഡ ബാധ എന്നിവയാണ് ആദ്യ ലക്ഷണങ്ങൾ.[5] തുടരെത്തുടരെ ശ്വാസകോശരോഗങ്ങൾ ഉണ്ടാകുന്നതും ഒരു രോഗലക്ഷണമാണ്. [5]
എയ്ഡ്സ് വൈറസ്
[തിരുത്തുക]
ആർ.എൻ.എ.(R.N.A)വിഭാഗത്തിൽപ്പെട്ട ഒരു റിട്രോ (Retro Virus) ആണ് എയ്ഡ്സ് വൈറസ് 1984-ൽ അമേരിക്കൻ നാഷണൽ ക്യാൻസർ ഇൻസ്റ്റിട്യൂട്ടിലെ ഡോക്ടർ റോബർട്ട് ഗാലോ (Dr.Robert Gallo) ആണ് എയ്ഡ്സ് രോഗാണുവിനെ ആദ്യമായി കണ്ടുപിടിച്ചത്. എൽ.എ.വി.(L.A.V|Lymphadenopathy associated virus) എച്ച്.ടി.എൽ.വി.3 (H.T.L.V 3) എന്നൊക്കെ അറിയപ്പെട്ടിരുന്ന ഈ വൈറസിന് ഇപ്പോൾ എച്ച്.ഐ.വി.(HIV-Human Immuno deficiency Virus) എന്നാണ് അന്തർദേശിയ വൈറസ് നാമകരണ കമ്മറ്റി പേരു നൽകിയിരിക്കുന്നത്. എയ്ഡ്സ് അവസ്ഥ ഉണ്ടാക്കുന്ന മറ്റൊരു വൈറസായ HIV 2 [10] എന്ന വൈറസിനെ “മോണ്ടാഗ്നിയർ” (Montagnier)1985ൽ ഫ്രെഞ്ച് ഡോ.ലൂക്ക് മോൺടാഗ്നിയർ കണ്ടുപിടിക്കുകയുണ്ടായി[11] .
വൈറസിന്റെ ഉറവിടം
[തിരുത്തുക]എച്ച്.ഐ.വി വൈറസിന്റെ ഉത്ഭവത്തെപ്പറ്റി പല സിദ്ധാന്തങ്ങളും നിലവിലുണ്ട്. സർ.ഫ്രെഡ് ബോയിലിയുടെ(Sir.Fred Boyle)അഭിപ്രായത്തിൽ വൈറസ് പരീക്ഷണശാലയിൽ ജന്മം പ്രാപിച്ച ഒരു ജാരസന്തതിയാണ് .[12] പരീക്ഷണശാലകളിൽ നിന്നും രക്ഷപ്പെട്ട കുരങ്ങിൽ നിന്നും മനുഷ്യരിലേക്കോ മറ്റു മൃഗങളിലേയ്ക്കൊ അവിടെ നിന്ന് മനുഷ്യരിലേയ്ക്കൊ പടർന്നതാവാം എന്നതാണ് മറ്റൊരു പഠനം. 70-കളിൽ ഈ രോഗം ആഫ്രിക്കാ ഭൂഖണ്ഡത്തിൽ ഉണ്ടായിരുന്നതായിരുന്നതായി പറയുന്നു. അവിടെ നിന്നും അൻലാൻറ്റിക്ക് സമുദ്രം കടന്ന് ഹൈറ്റസിനെ ബാധിച്ച രോഗം അമേരിക്കയിലേക്കും അവിടെ നിന്ന് ലോകം മുഴുവൻ പകർന്നു പിടിച്ചതായി പറയുന്നു.
രോഗം പകരുന്നതെങ്ങനെ
[തിരുത്തുക]
- പ്രധാനമായും 3 രീതിയിൽ ആണ് എച്ച് ഐ വി പടരുന്നത്. ഒന്ന് - വൈറസ് ഉള്ള രക്തം, രക്തത്തിൽ നിന്നും ഉണ്ടാക്കിയ വസ്തുക്കൾ. രണ്ടു - അണു വിമുക്തമാക്കാത്ത കുത്തിവെപ്പ് സൂചികൾ. മൂന്ന് - ലൈംഗികമായി ബന്ധപ്പെടുമ്പോൾ ഉണ്ടാകുന്ന ലൂബ്രിക്കേഷൻ സ്രവങ്ങൾ, ശുക്ലം ഇവ മറ്റൊരാളിലേക്ക് പകരുക എന്നി മാർഗങ്ങളിലൂടെ വൈറസ് മറ്റൊരാളിലേക്ക് പകരാം.
- എയ്ഡ്സ് രോഗാണുബാധ ഉള്ളവരുമായി (DECTATABLE VIRAL LOAD) കോണ്ടം ഉപയോഗിക്കാതെ ലൈംഗികബന്ധത്തിൽ ഏർപ്പെടുക. (HIV പോസിറ്റീവ് ആയ ഒരാള് കൃത്യമായി മരുന്ന് കഴിക്കുകയും, ആ വ്യക്തിയുടെ VIRAL LOAD രണ്ടു അടുത്തതടുത്ത ടെസ്റ്റുകളിൽ UNDECTATABLE ആണെങ്കിൽ ആ വ്യക്തിയിൽ നിന്ന് HIV പകരുവാൻ സാധ്യത കുറവാണ്.)
- കുത്തിവയ്പ്പ് സൂചികൾ ശരിയായി അണുവിമുക്തമാക്കാതെ വീണ്ടും ഉപയോഗിക്കുക.
- വൈറസ്ബാധ ഉള്ള സ്ത്രീയുടെ രക്തത്തിൽ കൂടിയോ, മുലപ്പാലിൽ കൂടിയോ ശിശുവിലേക്ക് രോഗാണുക്കൾ പകരാവുന്നതാണ്. ഇതിനു സാധ്യത 30 ശതമാനം മാത്രമാണ്. ശരിയായ ചികിത്സ സ്വീകരിച്ചാൽ HIV പോസറ്റീവ് ആയ മാതാവിന് HIV നെഗറ്റീവ് ആയ കുഞ്ഞിനെ പ്രസവിക്കാൻ കഴിയും.
- ഗുദഭോഗം അധികം അനൽ സെക്സ് എച്ച് ഐ വി പടരാൻ കാരണമാകാറുണ്ട്. (എന്നാൽ പുരുഷ ലിംഗത്തിൽ കോണ്ടം അല്ലെങ്കിൽ ഗുദത്തിൽ സ്ത്രീകൾക്കുള്ള കോണ്ടം അഥവാ ആന്തരിക കോണ്ടം ഉപയോഗിച്ചാൽ അണുബാധ പകരാൻ സാധ്യത കുറവാണ്.)
- ഗുഹ്യരോമം ഷേവ് ചെയ്യുന്നത് നിമിത്തം ഉണ്ടാകുന്ന ചെറു മുറിവുകളിലൂടെ ഇത്തരം രോഗാണുബാധകൾ എളുപ്പം പകരുന്നു. എയ്ഡ്സ് രോഗാണുബാധ ഉള്ള (DECTATABLE VIRAL LOAD) വ്യക്തിയുമായി ഗുഹ്യചർമങ്ങൾ തമ്മിലുള്ള ഉരസൽ ഇതിന് കാരണമാകാം.
- വദനസുരതം അഥവാ ഓറൽ സെക്സ് വഴി സാധാരണ ഗതിയിൽ HIV പകരാനുള്ള സാധ്യത കുറവാണ്. എന്നാൽ എയ്ഡ്സ് രോഗാണുബാധ ഉള്ള ആളുകൾ (DECTATABLE VIRAL LOAD) സ്രവിക്കുന്ന സ്നേഹദ്രവത്തിലോ, ശുക്ലത്തിലോ രോഗാണുക്കൾ ഉണ്ടാകാറുണ്ട്. ഇത്തരം സ്രവങ്ങൾ ഉള്ളിൽ ചെന്നാൽ രോഗാണുബാധ പകരാം. മാത്രമല്ല ലിംഗത്തിലോ, യോനിയിലോ, വായയിലോ മുറിവോ വ്രണമോ ഉണ്ടെങ്കിൽ അതുവഴിയും പകരാം. അതിനാൽ കോണ്ടം ഉപയോഗിക്കാതെ ഇത്തരം വ്യക്തികളുമായി ഓറൽ സെക്സിൽ ഏർപ്പെട്ടാൽ രോഗാണുബാധ പകർന്നേക്കാം.
എയ്ഡ്സ് രോഗാണുക്കൾ ശരീരത്തിലുള്ള എല്ലാവർക്കും ആദ്യമേ അല്ലെങ്കിൽ ഉടനെ രോഗലക്ഷണങ്ങൾ തുടങ്ങുന്നില്ല. രോഗ ലക്ഷണങ്ങൾ ഇല്ലാത്തതും എന്നാൽ രോഗാണു ശരീരത്തിൽ ഉള്ളതുമായ അവസ്ഥക്ക് രോഗാണുബാധ (H.I.V.Infection) എന്നുപറയുന്നു. 50% രോഗാണു ബാധിതർ 10 വർഷത്തിനുള്ളിൽ രോഗലക്ഷണങ്ങൾ കാണിച്ചു തുടങ്ങുകയും രോഗിയായിത്തീരുകയും ചെയ്യുന്നു. 60% പേർ 12-13 വർഷത്തിനുള്ളിലും 90% പേർ 15-20 വർഷത്തിനുള്ളിലും രോഗികളാകുന്നു. രോഗലക്ഷണം ഉള്ളവർ മാത്രമല്ല എയ്ഡ്സ് രോഗാണുബാധിതർ എല്ലാവരും തന്നെ മറ്റുള്ളവരിലേക്ക് രോഗം പകർത്താൻ കഴിവുള്ളവരാണ്. പങ്കാളിയോടുള്ള അന്ധമായ വിശ്വാസത്തിന്റെ പേരിൽ സുരക്ഷിതമല്ലാത്ത ലൈംഗിക ബന്ധത്തിനൊരുങ്ങുന്നത് വളരെയധികം അപകടകരമാണ്.
..രോഗനിർണ്ണയം...
രോഗനിർണ്ണയത്തിൻ പ്രധാനമായും മൂന്നു മാർഗ്ഗങ്ങളാണ് ഉള്ളത്.
- രക്തത്തിൽ വൈറസ് ആന്റിജൻ കണ്ടുപിടിക്കുക.
- വൈറസിന്റെ എതിരെ ഉൽപാദിക്കപ്പെടുന്ന പ്രതിവസ്തുക്കളെ കണ്ടു പിടിക്കുക.
- രക്തത്തിൽ നിന്നും വൈറസിനെ കൃത്രിമമായി വളർത്തി എടുക്കൂക
ആന്റിജൻ എങ്ങനെ കണ്ടുപിടിക്കാം

രോഗാണു ഉള്ളിൽ പ്രവേശിച്ച് പ്രതിവസ്തുക്കൾ ഉണ്ടാകുന്നതുവരെയുള്ള ഘട്ടത്തിൽ രോഗനിർണ്ണയത്തിനുള്ള ഉപാധിയാണ്. വൈറസ്സിന്റെ പി24, റിവേഴ്സ് ട്രാൻസ്ക്രിപ്റ്റേഴ്സ് ഇവ അണുബാധിതന്റെ രക്തതിൽ കണ്ടുപിടിക്കുകയാണു ചെയ്യുക. എലിസ പരിശോധനയാണ് ഇതിനുപയോഗിക്കൂക.
ചികിത്സാ ഫലം വിലയിരുത്താനും ഈ പരിശോധന ഉപകരിക്കാം
ആന്റിബോഡി പരിശോധനകൾ
രോഗാണു ഉള്ളിൽ പ്രവേശിച്ചവരിൽ ആന്റിബോഡിസ് 1-3 മാസത്തിനുള്ളിൽ ഉൽപാദിക്കപ്പെടും.
എലിസ അഥവാ എൻസൈം ലിങ്ക്ട് ഇമ്മ്യൂണോസോർബന്റ് അസെ വഴിയാണു ഈ പരിശോധന നടത്തുന്നത്. രോഗനിർണ്ണയം സംശയമന്യേ തെളിയിക്കാനുള്ള പരിശോധനയാണ് വെസ്റ്റേൺ ബ്ലോട്ട് . HIV വൈറസിലുള്ള വിവിധ തരം ആന്റിജനുകളെ വേർത്തിരിച്ചെടുത്ത് ഒരു നൈട്രോ സെല്ലുലോസ് പേപ്പറിലേക്ക് പതിപ്പിക്കുന്നു. ഈ പേപ്പറും രോഗിയുടെ രക്ത നീരുമായി പ്രവർത്തനം നടത്തി, ഏതൊക്കെ ആന്റിജൻ എതിരെയുള്ള പ്രതിവസ്തുക്കൾ രോഗിയുടെ രക്തത്തിൽ ഉണ്ടെന്നും കണ്ടുപിടിക്കുന്ന പരിശോധനയാണ് വെസ്റ്റേൺ ബ്ലോട്ട്.
വൈറസിനെ ഏങ്ങനെ വളർത്തിയെടുക്കാം
[തിരുത്തുക]ഈ സമ്പ്രദായം രോഗനിർണ്ണയത്തിനു സാധാരണയായി ഉപയോഗിക്കാറില്ല.
പൊക്കിൾ കൊടിയിലെ രക്തത്തിലുള്ള ലസികാ കോശങ്ങളാണു HIV വൈറസിനെ കൃത്രിമമായി ലബോറട്ടറിയിൽ വളർത്തിയെടുക്കുവാൻ ഉപയോഗിക്കുന്നത്.
എയ്ഡ്സ് പ്രതിരോധ മാർഗങ്ങൾ
[തിരുത്തുക]പ്രതിരോധരംഗത്ത് രോഗബാധിതർക്കും, രോഗബാധയില്ലാത്ത പൊതുജനങ്ങൾക്കും തുല്യപങ്കാണ് ഉള്ളത്. എച്ച്.ഐ.വി. രോഗാണുബാധയുള്ളവരും എയ്ഡ്സ് അവസ്ഥയിലുള്ളവരും മറ്റുള്ളവരിലേക്ക് രോഗം പകരാതിരിക്കാൻ പ്രത്യേകം ശ്രദ്ധിക്കേണ്ടതുണ്ട്.
- രോഗാണുവാഹകരുമായി ലൈംഗികബന്ധം ഒഴിവാക്കുക.
- കോണ്ടം ഉപയോഗിച്ച് സുരക്ഷിതമായ ലൈംഗിക ബന്ധത്തിൽ മാത്രം ഏർപ്പെടുക. പങ്കാളിയുടെ നിർബന്ധത്തിന് വഴങ്ങി കോണ്ടം ഉപയോഗിക്കാതെ സംഭോഗത്തിൽ ഏർപ്പെടുന്നത് ഏറെ അപകടകരമാണ്.
- ഉറകൾ ഉപയോഗിക്കുന്നതു കൊണ്ട് നല്ലൊരു പരിധിവരെ രോഗം പകരാതിരിക്കുവാൻ സാധിക്കും. പക്ഷേ സമ്പൂർണ്ണ സുരക്ഷ ഇതു വാഗ്ദാനം ചെയ്യുന്നില്ല. സ്ത്രീകൾക്കുള്ള കോണ്ടവും ഫലപ്രദമാണ്. പുരുഷന് കോണ്ടം ഉപയോഗിക്കാൻ താൽപര്യമില്ലെങ്കിൽ സ്ത്രീക്ക് ഇത് ഉപയോഗിക്കാം. ആന്റിവൈറൽ ലൂബ്രിക്കന്റ് അടങ്ങിയ ഉറവരെ ഇന്ന് ലഭ്യമാണ്.
- ഫാർമസിയിൽ നിന്നോ ആരോഗ്യ കേന്ദ്രങ്ങളിൽ നിന്നോ കോണ്ടം ചോദിച്ചു വാങ്ങാൻ മടിയോ ലജ്ജയോ വിചാരിക്കേണ്ടതില്ല. കോണ്ടം ഓൺലൈൻ വഴിയും ലഭ്യമാണ്.
- ഗുദഭോഗം അഥവാ അനൽ സെക്സ് എന്ന ലൈംഗിക ആസ്വാദന രീതിയിൽ ഏർപ്പെടുന്നവർ സ്ത്രീകൾക്കുള്ള കോണ്ടം അഥവാ ആന്തരിക കോണ്ടം ഉപയോഗിക്കുക.
- ലിംഗത്തിലോ, യോനിയിലോ അനുബന്ധ ഭാഗങ്ങളിലൊ മുറിവോ വ്രണമോ ഉണ്ടെങ്കിൽ അത്തരം വ്യക്തികളുമായി ലൈംഗികബന്ധം ഒഴിവാക്കുക അല്ലെങ്കിൽ കോണ്ടം ഉപയോഗിക്കുക.
- വദനസുരതം (ഓറൽ സെക്സ്) സാധാരണ ഗതിയിൽ എയ്ഡ്സ് പകരാൻ മുഖ്യ കാരണം അല്ലെങ്കിലും രോഗ വാഹകരായ ആളുകളുടെ ജനനേന്ദ്രിയ ഭാഗത്ത് മുറിവോ വ്രണമോ ഉണ്ടെങ്കിൽ രോഗാണുബാധ ഉണ്ടായേക്കാം. മാത്രമല്ല പുരുഷന്റെ സ്നേഹദ്രവത്തിലും, ശുക്ലത്തിലും കാണപ്പെടുന്ന രോഗാണുക്കൾ രോഗവ്യാപനത്തിന് കാരണമാകാം. അതിനാൽ കോണ്ടം, ദന്തമൂടികൾ (ഡെന്റൽ ഡാമ്സ്) തുടങ്ങി സുരക്ഷാമാർഗങ്ങൾ ഉപയോഗിക്കുന്നത് തന്നെയാണ് നല്ലത്. ഭക്ഷ്യവസ്തുക്കളുടെ രുചിയും ഗന്ധവുമുള്ള ചോക്ലേറ്റ്, ബനാന തുടങ്ങിയ ഫ്ലെവേർഡ് കോണ്ടം വദനസുരതം ഇഷ്ടപ്പെടുന്നവരെ ഉദ്ദേശിച്ചുള്ളതാണ്.
- രോഗാണുബാധിതർ രക്തം, ശുക്ലം, വൃക്ക മുതലായവ ദാനം ചെയ്യാതിരിക്കുക.
- വിശ്വാസ്യതയുള്ള രക്തബാങ്കിൽ നിന്നുമാത്രം രക്തം സ്വീകരിക്കുക.
- സിറിഞ്ച്, സൂചി തുടങ്ങിയവ വീണ്ടും ഉപയോഗിക്കാൻ പാടില്ല.
- പല്ലു തേക്കുന്ന ബ്രഷ്, ഷേവിംഗ് ബ്ലേഡ് ഇവ മറ്റുള്ളവർക്ക് ഉപയോഗിക്കാൻ കൊടുക്കരുത്. മറ്റുള്ളവരുടേത് ഉപയോഗിക്കുകയും ചെയ്യരുത്. ഇവ ഉപയോഗിക്കുമ്പോൾ രക്തം പൊടിക്കാൻ സാധ്യതയുള്ളതു കൊണ്ടാണ്, ഈ മുൻകരുതൽ എടുക്കെണ്ടത്.
- എന്തെങ്കിലും ചികിത്സക്കായി ഡോക്ടറെ കാണുമ്പോൾ സ്വന്തം ആരോഗ്യസ്ഥിതി വെളിപ്പെടുത്തുക. കാരണം ആരോഗ്യപരിപാലകരായ ഇവർക്ക് വേണ്ടത്ര മുൻ കരുതൽ എടുക്കുവാൻ സാധിക്കും.
- രോഗിയുടെ രക്തം നിലത്ത് വീഴാൻ ഇടയായാൽ ബ്ലീച്ചിംഗ് പൌഡർ വെള്ളത്തിൽ കലക്കി (1.10 എന്ന അനുപാതത്തിൽ) അവിടെ ഒഴിക്കുക.അര മണിക്കുറിനു ശേഷം കഴുകി കളയാം. വസ്ത്രത്തിൽ രക്തം പുരണ്ടാൽ തിളക്കുന്ന വെള്ളത്തിൽ മുക്കി അര മണിക്കൂർ വച്ച ശേഷം കഴുകി വൃത്തിയാക്കുക. അണുബാധിതരുടെ വസ്ത്രം ഇപ്രകാരം വൃത്തിയാക്കുമ്പോൾ കൈയുറകൾ ധരിക്കണം.
- ഗുഹ്യരോമം ഷേവ് ചെയ്യുന്നത് ഒഴിവാക്കുക. അവ ബുദ്ധിമുട്ട് ഉണ്ടാക്കുന്നുവെങ്കിൽ നീളം കുറച്ചു ട്രിം ചെയ്യുന്നതാവും ഉചിതം. ഷേവ് ചെയ്യുന്നത് മൂലം ഉണ്ടാകുന്ന സൂക്ഷ്മമായ മുറിവുകളിലൂടെ ഇത്തരം അണുബാധകൾ വേഗം പടരുന്നു എന്നതാണ് കാരണം. ഗുഹ്യരോമങ്ങൾ സംഭോഗവേളയിൽ ഉണ്ടാകുന്ന ഘർഷണം കുറക്കുകയും രോഗാണുബാധകളെ പ്രതിരോധിക്കുകയും ചെയ്യാറുണ്ട്.
- രോഗാണുവാഹകരുമായി രോഗപ്പകർച്ച ഉണ്ടാകുന്ന രീതിയിൽ സമ്പർക്കം ഉണ്ടായാൽ എത്രയും വേഗം വൈദ്യസഹായം തേടുക. പ്രതിരോധ മരുന്നുകൾ സ്വീകരിക്കുക.
- ശാസ്ത്രീയമായ മുൻകരുതൽ സ്വീകരിക്കുക വഴി എച്ച്ഐവി മാത്രമല്ല ഹെർപ്പിസ്, സിഫിലിസ്, ഗൊണേറിയ, പ്പറ്റെറ്റിസ് ബി, എച്ച്പിവി, പെൽവിക് ഇൻഫെക്ഷൻ തുടങ്ങിയ ലൈംഗികബന്ധത്തിലൂടെ പകരുന്ന രോഗങ്ങൾ നല്ലൊരു ശതമാനം ഒഴിവാക്കാൻ സാധിക്കും.
- ലൈംഗികബന്ധത്തിന് മുൻപും ശേഷവും ജനനേന്ദ്രിയഭാഗങ്ങൾ വീര്യം കുറഞ്ഞ സോപ്പും വെള്ളവും ഉപയോഗിച്ച് കഴുകുന്ന ശീലം വ്യക്തി ശുചിത്വത്തിന്റെ ഭാഗമാക്കുന്നത് നല്ലതാണ്.
ലോകരാഷ്ട്രങ്ങളിലെ സ്ഥിതി
[തിരുത്തുക]
ലോകാരോഗ്യസംഘടനയുടെ കണക്കുപ്രകാരം 100-110 ലക്ഷം പേർ രോഗാണു ബാധിതരായിട്ടുണ്ട്. ഇതിൽ ഏകദേശം 50 ലക്ഷം സ്ത്രീകളും ഉൾപ്പെടുന്നു. രോഗാണു ബാധിതരായ കുട്ടികൾ ഏകദേശം 10 ലക്ഷമാണ്. 1991 നവംബർ വരെ 418403 എയ്ഡ്സ് കേസുകൾ ലോകാരോഗ്യസംഘടനയ്ക്കു റിപ്പോർട്ട് കിട്ടിയിട്ടുണ്ട്.
ഏഷ്യാ ഭൂഖണ്ഡത്തിൽ മാത്രം 17 ലക്ഷം രോഗാണുബാധിതർ ഉണ്ടെന്നു കണക്കാക്കപ്പെട്ടീരിക്കുന്നു. ഏഷ്യയിലും, ആഫ്രിക്കയിലും രോഗാണുബാധിതരുടെ എണ്ണം വർദ്ധിച്ചു വരുന്നു. പ്രതിരോധ നടപടികൾ സുശക്തമാക്കിയിലെങ്കിൽ ഇക്കാര്യത്തിൽ ഏഷ്യ ആഫ്രിക്കയെ കടത്തിവെട്ടിയെന്നുവരാം.ഇപ്പോൾ ആഫ്രിക്കൻ രാജ്യങ്ങളിലാണ് എറ്റവും കൂടുതൽ എയ്ഡ്സ് രോഗ ബാധിതർ.
ലോകമെമ്പാടും, എയിഡ്സ് നിയന്ത്രണത്തിനായി ഐക്യരാഷ്ട്രസംഘടനയുടെ ഘടകമായ യു.എൻ.എയ്ഡ്സ് പ്രവർത്തിക്കുന്നു. 2010 ലെ ലോക എയിഡ്സ് റിപ്പോർട്ട്, നവംബർ 23 നു ജെനീവായിൽ പ്രസിദ്ധീകരിച്ചു. അതനുസരിച്ച്, ഏറ്റവും കൂടുതൽ എയിഡ്സ് ബാധിതർ ഉണ്ടായിരുന്ന ദക്ഷിണ ആഫ്രിക്കയിലെ സ്ഥിതി മെച്ചപ്പെട്ടിട്ടുണ്ട്. അവിടെ ഇപ്പോൾ രോഗവ്യാപനവും മരണങ്ങളും കുറഞ്ഞിട്ടുണ്ട്. ഗർഭനിരോധന ഉറ ഉപയോഗിച്ച് സുരക്ഷിത ലൈംഗിക ബന്ധത്തിലുടെ അവർ എയിഡ്സ് അകറ്റുന്നു പക്ഷെ മയക്കുമരുന്ന് കുത്തിവെക്കുന്നവരുടെ എണ്ണം, കിഴക്കൻ യൂറോപ്പിലും മദ്ധ്യഏഷ്യയിലും വർധിക്കുന്നതിനാൽ അവിടങ്ങളിൽ എച്.ഐ.വി വ്യാപനം വർധിക്കുകയാണ്. .
ഇന്ത്യയിലെ സ്ഥിതി
[തിരുത്തുക]1991 ഡിസംബറിലെ ഐ.സി.എം.ആർ. കണക്കനുസരിച്ച് 12,06,055 പേരുടെ രക്ത പരിശോധനയിൽ 6319 പേർക്ക് അണുബാധ കണ്ടെത്തി. 1992,ആഗസ്റ്റിൽ ഇത് 10000 ആയി ഉയർന്നതായി W.H.O. കണക്കുകൾ സൂചിപ്പിക്കുന്നു. അണുബാധിതരിൽ 75% ലൈംഗിക മാർഗ്ഗത്തിലൂടെ രോഗബാധിതരായവരാണ്. ഇന്ത്യയിൽ മഹാരാഷ്ട്രയിലും തമിഴ്നാട്ടിലും വടക്കുകിഴക്കൻ സംസ്ഥാനങ്ങളിലും ആണ് ഏറ്റുവുമധികം എയ്ഡ്സ് രോഗബാധിതരുള്ളത്. മുംബൈയിലെ ലൈംഗികതൊഴിലാളികളിൽ 20-30% പേർക്കും അണുബാധയുണ്ടെന്ന് തെളിഞ്ഞിട്ടുണ്ട്. ദില്ലിയിലെ ദേശീയ എയിഡ്സ് നിയന്ത്രണ സൊസൈറ്റിയുടെ 2010 ലെ കണക്കനുസരിച്ച് ഇന്ത്യ ആകമനമായി 23 ലക്ഷം പേർക്ക് എച്ച്.ഐ.വി.അണുബാധ ഉണ്ട്.
കേരളത്തിലെ സ്ഥിതി
[തിരുത്തുക]1986 ൽ ഇന്ത്യൻ കൗൺസിൽ ഓഫ് മെഡിക്കൽ റിസേർച്ചിന്റെ സഹകരണത്തോടു കൂടി ഒരു എയ്ഡ്സ് നിരീഷണകേന്ദ്രം തിരുവനന്തപുരം മെഡിക്കൽ കോളേജിലെ മൈക്രോ ബയോളജി വിഭാഗത്തിന്റെ കീഴിൽ ആരംഭിച്ചു.1988ൽ ആണ് ആദ്യമായി കേരളത്തിൽ രോഗാണുബാധ കണ്ടെത്തിയത്. കേരളത്തിൽ രോഗാണുബാധ ഉള്ളവരിൽ ഭൂരിഭാഗവും സുരക്ഷിതമല്ലാത്ത ലൈംഗിക വേഴ്ചയിലൂടെ രോഗം ഏറ്റുവാങ്ങിയതാണ്. തിരുവനന്തപുരത്തെ കേരള സംസ്ഥാന എയിഡ്സ് കണ്ട്രോൾ സൊസൈറ്റിയുടെ 2010 ലെ കണക്കനുസരിച്ച് 55167 എച്ച്.ഐ.വി. അണുബാധിതർ ഉണ്ട്. ഇവരിൽ, 7524 പേർക്ക് ആന്റി റെട്രോവിൽ ചികിത്സ നൽകി. ഇപ്പോൾ 4000 പേർ ചികിത്സ തുടരുകയാണ്. കേരള സംസ്ഥാന എയിഡ്സ് കണ്ട്രോൾ സൊസൈറ്റിയുടെ നിയന്ത്രണത്തിലുള്ള ഉഷസ് എന്ന പദ്ധതി വഴിയാണ് ചികിത്സ സൗജന്യമായി നൽകുന്നത്.
ലോക എയ്ഡ്സ് ദിനം
[തിരുത്തുക]എല്ലാവർഷവും ഡിസംബർ ഒന്ന് ലോക എയ്ഡ്സ് ദിനമായി ആചരിക്കുന്നു. എയിഡ്സ് രോഗത്തോടുള്ള ചെറുത്ത് നിൽപ്പിനു ശക്തി കൂട്ടാൻ വേണ്ടി 1988 ഡിസംബർ ഒന്നുമുതലാണ്, ലോകാരോഗ്യ സംഘടന , ഐക്യ രാഷ്ട്ര സഭ എന്നിവയുടെ നേതൃത്വത്തിൽ ലോക എയിഡ്സ് ദിനം ആച്ചരിക്കപ്പെടുന്നത്. എയ്ഡ്സ് രോഗം, അതിന്റെ പ്രതിരോധം, ഗർഭനിരോധന ഉറയുടെ പ്രോത്സാഹനം തുടങ്ങിയ ബോധവൽക്കരണ പരിപാടികൾ ഇതൊടാനുബന്ധിച്ചു നടക്കാറുണ്ട്.
എയ്ഡ്സ് രോഗപ്രതിരോധദിനം
[തിരുത്തുക]മെയ് 18 ന് ലോക എയ്ഡ്സ് രോഗപ്രതിരോധദിനമായി ആചരിക്കുന്നു.[13]
2010 ലെ സന്ദേശം
[തിരുത്തുക]മനുഷ്യാവകാശങ്ങൾ സംരക്ഷിച്ചുകൊണ്ട്, എച്ച്.ഐ.വി നിയന്ത്രണം, അണുബാധിതർക്കുള്ള ചികിത്സ ,സംരക്ഷണം, പിന്തുണ എന്നിവ എല്ലാവർക്കും പ്രാപ്യമാക്കുക എന്നുള്ളതാണ് ഈ വർഷത്തെ സന്ദേശം.[14]
അവലംബം
[തിരുത്തുക]- ↑ 1.0 1.1 Mandell, Bennett, and Dolan (2010). Chapter 121.
- ↑ 2.0 2.1 "Stages of HIV". U.S. Department of Health & Human Services. Dec 2010. Retrieved 13 June 2012.
- ↑ 3.0 3.1 3.2 WHO case definitions of HIV for surveillance and revised clinical staging and immunological classification of HIV-related disease in adults and children (PDF). Geneva: World Health Organization. 2007. pp. 6–16. ISBN 978-92-4-159562-9.
- ↑ Diseases and disorders. Tarrytown, NY: Marshall Cavendish. 2008. p. 25. ISBN 978-0-7614-7771-6.
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 5.8 Mandell, Bennett, and Dolan (2010). Chapter 118.
- ↑ Vogel, M (2010 Jul). "The treatment of patients with HIV". Deutsches Ärzteblatt international. 107 (28–29): 507–15, quiz 516. doi:10.3238/arztebl.2010.0507. PMC 2915483. PMID 20703338.
{{cite journal}}: Check date values in:|date=(help); Unknown parameter|coauthors=ignored (|author=suggested) (help) - ↑ Evian, Clive (2006). Primary HIV/AIDS care: a practical guide for primary health care personnel in a clinical and supportive setting (Updated 4th ed.). Houghton [South Africa]: Jacana. p. 29. ISBN 978-1-77009-198-6.
- ↑ Radiology of AIDS. Berlin [u.a.]: Springer. 2001. p. 19. ISBN 978-3-540-66510-6.
{{cite book}}:|first=missing|last=(help)CS1 maint: multiple names: authors list (link) - ↑ Elliott, Tom (2012). Lecture Notes: Medical Microbiology and Infection. John Wiley & Sons. p. 273. ISBN 978-1-118-37226-5.
- ↑ "HIV 2". Retrieved 2006-10-04.
- ↑ "ഡോ.ലൂക്ക് മോൺടാഗ്നിയര്". Retrieved 2006-10-04.
- ↑ Illustrated Human Encyclopedia(Malyalam) first Edition 1993 Published by Knowledge Publishers, Thiruvananthapuram.
- ↑ "World AIDS Vaccine Day".
- ↑ മെട്രോ വാർത്തകൾ , 2010 ഡിസംബർ 01
- www unaids.org
